Πιο προωθημένες οι μελέτες για την ρεμντεσιβίρη - Ελπιδοφορο το πλάσμα αίματος - Πού καταλήγει η επιτροπή εμπειρογνωμόνων όσον αφορά τα τεστ διάγνωσης
Το σχέδιο της επόμενης ημέρας για τη διαχείριση της επιδημίας της νόσου COVID-19 καταρτίζει η Επιτροπή Εμπειρογνωμόνων του υπουργείου Υγείας με επικεφαλής τον καθηγητή Λοιμωξιολογίας Σωτήρη Τσιόδρα. Ήδη σχεδιάζεται η εφαρμογή τεστ ταχείας διάγνωσης, πότε και σε ποιους θα γίνουν και πως θα βοηθήσουν στην αντιμετώπιση ενός δεύτερου κύματος του κορωνοϊού SARS-CoV-2 στη χώρα μας.
Ο εκπρόσωπος του υπουργείου Υγείας για τον νέο κορωνοϊό έχει κατ’ επανάληψη εξηγήσει ότι, ο διαγνωστικός έλεγχος για τη νόσο COVID-19 βάσει των διεθνών συστάσεων πρέπει να γίνεται με τα μοριακά εργαστηριακά τεστ. Ωστόσο, τόσο διεθνώς όσο και στη χώρα μας γίνεται συζήτηση για τα λεγόμενα rapid test (ταχείας διάγνωσης) και τον ρόλο τους στην αντιμετώπιση της επιδημίας.
Γρήγορα τεστ έχουν ήδη εγκριθεί στις Ηνωμένες Πολιτείες Αμερικής, ενώ στην Ευρώπη οι ρυθμιστικές αρχές διενεργούν αυστηρούς ελέγχους προκειμένου να χορηγήσουν το σήμα CE στις παρασκευάστριες εταιρείες αυτών των ιατροτεχνολογικών προϊόντων. Αξίζει να σημειωθεί ότι ήδη πολλά τέτοια τεστ έχουν κριθεί ακατάλληλα, ως προς την αποτελεσματικότητά τους, και πολλές χώρες-μέλη της Ευρωπαϊκής Ένωσης δεν επικροτούν την κατ’ οίκον χρήση τους, ενώ άλλες έχουν απαγορεύσει την εμπορική τους διάθεση.
Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) διενεργεί μελέτες αξιολόγησης των rapid test εμπορικής χρήσης, ενώ η ΕΕ σε στενή συνεργασία με το Ευρωπαϊκό Κέντρο Ελέγχου και Πρόληψης Νόσων (ECDC) χρηματοδοτεί ανάλογες προσπάθειες, με στόχο να ενημερώσει το ταχύτερο δυνατόν τις χώρες-μέλη για την αξιοπιστία τους.
Τα τεστ του κορωνοϊού
Τρεις είναι οι τρόποι ανίχνευσης του νέου κορωνοϊού:
α) με τη μοριακή μέθοδο ανίχνευσης του ίδιου του ιού,
β) με ανίχνευση ειδικών αντισωμάτων έναντι του ιού με κλασσική ορολογική μέθοδο και
γ) με ταχεία διαδικασία ανίχνευσης είτε του ίδιου του ιού, είτε των ειδικών αντισωμάτων του, η οποία όμως δεν διαθέτει την αξιοπιστία των δύο πρώτων μεθόδων.
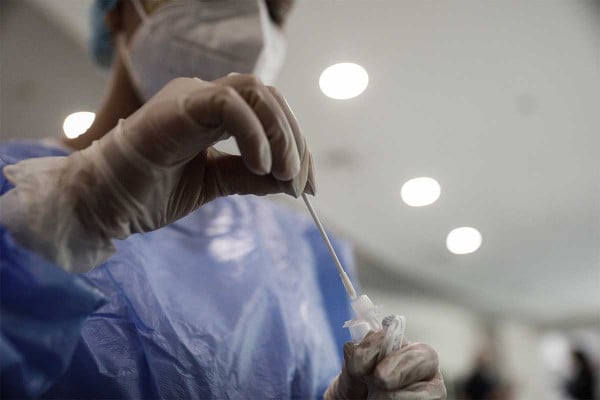
Η μοριακή μέθοδος διάγνωσης του SARS-CoV-2, γνωστή ως PCR, γίνεται με λήψη υγρού από τη μύτη ή το φάρυγγα με στειλεό που μοιάζει με μακριά μπατονέτα. Το δείγμα μπαίνει σε κατάλληλο φιαλίδιο και στέλνεται στο εργαστήριο, όπου ελέγχεται για την παρουσία του ιού μέσω της ανίχνευσης του γενετικού υλικού (RNA) του ιού.
Από τη στιγμή που σε ένα δείγμα ξεκινά η διαδικασία ανάλυσης, απαιτούνται περίπου 3 ώρες για την ολοκλήρωση και την έκδοση του αποτελέσματος. Πρόκειται για την πιο αξιόπιστη μέθοδο, που διαθέτουμε σήμερα για την οξεία φάση της επιδημίας που διανύουμε. Όμως η μοριακή εξέταση, όπως και κάθε εξέταση έχει αδυναμίες. Για παράδειγμα, μπορεί να είναι αρνητική σε άτομα χωρίς εμφανή συμπτώματα που έχουν, ωστόσο, μολυνθεί από τον ιό και ενδεχομένως να αναπτύξουν τη νόσο ύστερα από κάποιες μέρες. Επιπλέον, η μοριακή εξέταση δείχνει αν κάποιος έχει τον ιό τη χρονική στιγμή της εξέτασης, αλλά δεν μπορεί να δείξει αν κάποιος νόσησε στο παρελθόν.
Η ορολογική μέθοδος ελέγχει αν υπάρχουν στο αίμα τα αντισώματα IgG και IgM έναντι του SARS-CoV-2 και σύμφωνα με τον ΠΟΥ θεωρείται επιβοηθητική και όχι κύρια διαγνωστική πρακτική. Tα IgM παράγονται τις πρώτες ημέρες από την έναρξη των συμπτωμάτων και συνήθως παραμένουν στον οργανισμό για 1-2 μήνες. Τα IgG εμφανίζονται στο αίμα λίγο αργότερα από τα IgM και συνήθως παραμένουν στον οργανισμό για αρκετά χρόνια.
H παρουσία θετικών IgM αντισωμάτων χωρίς την παρουσία IgG τις πρώτες ημέρες από την έναρξη των συμπτωμάτων μπορεί να σημαίνει ότι αυτά οφείλονται στον κορωνοϊό. Όμως εάν το τεστ γίνει τις πρώτες 5 ημέρες από την εμφάνιση των συμπτωμάτων μπορεί να είναι αρνητικό διότι ο οργανισμός δεν έχει προλάβει να παράγει αντισώματα. Επίσης, εάν δεν υπάρχουν συμπτώματα και το τεστ αντισωμάτων είναι θετικό, τότε είναι πιθανόν το άτομο να έχει έρθει σε επαφή με κάποιον που είχε τον ιό χωρίς να το καταλάβει. Υπάρχει όμως και η πιθανότητα ένα θετικό τεστ αντισωμάτων να είναι λανθασμένο (ψευδώς θετικό), δηλαδή να είναι θετικό ενώ το άτομο δεν έχει ασθενήσει από COVID-19.
Παράλληλα, ένα αρνητικό αποτέλεσμα δεν αποκλείει την μόλυνση από το νέο κορωνοϊό (ψευδώς αρνητικό αποτέλεσμα). Σε ότι αφορά την ανάλυση, οι κλασικές αξιόπιστες ορολογικές εξετάσεις εκτελούνται σε ομάδες δειγμάτων και απαιτούν 1-2 ώρες για την πραγματοποίησή τους.
Στον αντίποδα βρίσκονται τα γρήγορα τεστ (rapid test), που διακρίνονται σε τρεις κατηγορίες:
α) γρήγορα μοριακά, που διαφέρουν από τις κλασικές μοριακές εξετάσεις που προαναφέρθηκαν. Γίνονται σε δείγματα που λαμβάνονται από τη μύτη και το αποτέλεσμα βγαίνει σε 15 λεπτά. Το μειονέκτημά τους είναι ότι με αυτά μπορεί να πραγματοποιηθεί μόνο περιορισμένος αριθμός δειγμάτων κάθε μέρα. Η Επιτροπή Εμπειρογνωμόνων του υπουργείου Υγείας αξιολογεί καθημερινά τα διαθέσιμα επιστημονικά στοιχεία ώστε να αποφασίσει για τον τρόπο εφαρμογής τους στην Ελλάδα,
β) γρήγορα τεστ ανίχνευσης αντιγόνου, με τα οποία ανιχνεύονται μόρια στην επιφάνεια του ιού. Γίνονται σε δείγματα κυρίως από τη μύτη και μοιάζουν με τα κατ’ οίκον τεστ εγκυμοσύνης. Από την επιστημονική εμπειρία που υπάρχει από αντίστοιχα τεστ για τη γρίπη, τα γρήγορα τεστ αντιγόνου είναι πιθανόν να έχουν μικρή ευαισθησία, με συνέπεια σε αρκετές περιπτώσεις να είναι αρνητικά σε άτομα που έχουν μολυνθεί από τον νέο κορωνοϊό,
γ) γρήγορα ορολογικά τεστ, που ανιχνεύουν αντισώματα στο αίμα, ή τον ορό του αίματος ασθενών όπως και τα κλασικά ορολογικά που προαναφέρθηκαν. Μοιάζουν και αυτά με τα κατ’ οίκον τεστ εγκυμοσύνης, γίνονται για κάθε άτομο ξεχωριστά και απαιτούν 5-10 min για να βγει το αποτέλεσμα. Κάποια εξ αυτών διαχωρίζουν και τα δύο είδη αντισωμάτων, δηλαδή τα IgG και τα IgM, ενώ κάποια άλλα όχι.
Σύμφωνα με τον ΠΟΥ η πιο αξιόπιστη μέθοδος είναι η μοριακή σε ότι αφορά στη διάγνωση. Τα κλασσικά ορολογικά τεστ μπορούν να βοηθήσουν στη διάγνωση αν το αίμα ληφθεί 4-5 ημέρες μετά την έναρξη των συμπτωμάτων. Τα γρήγορα τεστ αντιγόνου δεν πρέπει να χρησιμοποιούνται στη διάγνωση και ο κ. Τσιόδρας την περασμένη Τετάρτη δήλωσε ξεκάθαρα ότι αυτός ο έλεγχος «δε θα πρέπει να γίνεται σε ατομικό επίπεδο».
Το ελληνικό σχέδιο
Η επιτροπή Εμπειρογνωμόνων του υπουργείου Υγείας αξιολογεί με μεγάλη προσοχή όλα τα διαθέσιμα επιστημονικά δεδομένα για την ασφάλεια και αποτελεσματικότητα των rapid test και έχει ήδη καταλήξει στα κριτήρια επιλογής αυτών που αφορούν στα αντισώματα, καθώς η σήμανση CE και η γνωστοποίηση τους στον Εθνικό Οργανισμό Φαρμάκων (ΕΟΦ) δεν αποτελούν τεκμήρια διαγνωστικής αξιοπιστίας.
Στα εθνικά εργαστήρια αναφοράς για τον κορωνοϊό έχουν ήδη αξιολογηθεί κάποια τεστ αντισωμάτων και σε περίπου έναν μήνα αναμένεται να γίνουν γνωστά περισσότερα στοιχεία ως προς τις δυνατότητές τους. Τα κριτήρια που πρέπει να πληρούν είναι: ευαισθησία και εξειδίκευση άνω του 95%, να έχουν αξιολογεί από τον ΠΟΥ και το ECDC και φυσικά να έχουν σήμανση CE/IVD.
Πάντως ήδη στον ΕΟΦ έχουν υποβληθεί αρκετά αιτήματα για να λάβουν «αριθμό γνωστοποίησης» κατ’ οίκον rapid test αντιγόνου και αντισωμάτων. Αλλά η ελληνική επιστημονική κοινότητα εφιστά την προσοχή όλων ειδικά σε ότι αφορά στην χρήση κατ’ οίκον αυτών των τεστ, πριν οποιαδήποτε απόφαση του υπουργείου Υγείας.
Στο μεσοδιάστημα, λίγο μετά το Πάσχα θα ξεκινήσει το πρόγραμμα με τις 500 Κινητές Ομάδες Υγείας (ΚΟΜΥ) Ειδικού Σκοπού, που στόχο έχει την παροχή κατ’ οίκον υπηρεσιών νοσηλευτικής φροντίδας και τη λήψη δειγμάτων βιολογικού υλικού από πιθανά κρούσματα της νόσου COVID-19. Ήδη η χώρα μας βρίσκεται σε διακρατικό διάλογο για τη προμήθεια ικανού αριθμού τεστ (ορολογικών και αντισωμάτων), δεδομένου ότι παγκοσμίως υπάρχει τεράστια ζήτηση.
Στην πρώτη φάση γίνουν εξορμήσεις των ΚΟΜΥ με γεωγραφικά και επιδημιολογικά κριτήρια, έτσι ώστε να διαπιστωθεί η διασπορά του ιού στην επικράτεια και στη δεύτερη φάση θα διερευνηθεί η ύπαρξη αντισωμάτων στον πληθυσμό.
Η επιδημιολογική μελέτη
Για το σκοπό αυτό, η Επιτροπή Εμπειρογνωμόνων ήδη μελετά τον σχεδιασμό και την υλοποίηση επιδημιολογικής έρευνας που θα μπορέσει να δώσει την πραγματική εικόνα της επιδημίας του νέου κορωνοϊού στην Ελλάδα, δηλαδή ποιοι και πόσοι νόσησαν, ποιοι έχουν αναπτύξει ανοσία και ποιες περιοχές επιβαρύνθηκαν περισσότερο.
Επιδημιολόγοι και λοιμωξιολόγοι εισηγούνται, συνδυαστικά οι ορολογικές εξετάσεις και τα ειδικά τεστ αντισωμάτων να ξεκινήσουν να γίνονται μετά τη σταδιακή άρση των περιοριστικών μέτρων. Οι καλοκαιρινοί μήνες θεωρούνται ιδανικοί για τη διεξαγωγή της επιδημιολογικής έρευνας στους πληθυσμούς-στόχους και τις επιλεγμένες περιοχές. Ως τέτοιες νοούνται αυτές που είχαν πολλά κρούσματα και ετέθησαν σε καραντίνα, όπως χωριά της Κοζάνης και της Καστοριάς αλλά και η Αμαλιάδα, όπου έγινε η πρώτη εφαρμογή περιοριστικών μέτρων σε κοινωνικό και ατομικό επίπεδο.
Σε διαγνωστικό έλεγχο θα υποβληθούν πολίτες που με έμμεσο ή άμεσο τρόπο σχετίζονται με άτομα που νόσησαν από COVID-19, στο πλαίσιο της συνεχιζόμενης ιχνηλάτησης επαφών, αλλά και ιατρικό και νοσηλευτικό προσωπικό των δομών υγείας, ώστε να διαπιστωθεί αν έχουν αντισώματα. Ενώ εξετάζεται και το ενδεχόμενο διενέργειας τεστ σε εργαζομένους σε νευραλγικούς τομείς της οικονομικής ζωής του τόπου.
Σύμφωνα με το σκεπτικό των επιστημόνων ο πληθυσμιακός αυτός έλεγχος θα βοηθήσει στη περίπτωση των υγειονομικών εργαζομένων να γνωρίζουμε ποιοι έχουν αναπτύξει ανοσία στον SARS-CoV-2 και έτσι να μπορούν να επιτελούν το έργο τους χωρίς να κινδυνεύουν να κολλήσουν ή να γίνουν φορείς διασποράς του ιού. Στην περίπτωση των πολιτών, θα μπορούν να επανέλθουν στην καθημερινότητά τους χωρίς κανένα πρόβλημα και φυσικά θα μπορούν εθελοντικά να συμβάλλουν στη θεραπεία άλλων ανθρώπων, μέσα από τα «πρωτόκολλα χορήγησης ορού από αναρρώνοντες». Ειδική ομάδα του Πανεπιστημίου Αθηνών εργάζεται πάνω σε αυτό το νέο θεραπευτικό πρωτόκολλο και αναμένεται σύντομα η εισήγησή της.
Και τελικά η Επιτροπή Εμπειρογνωμόνων θα μπορέσει να εισηγηθεί μέτρα για τη βέλτιστη προετοιμασία της χώρας για το δεύτερο κύμα της επιδημίας το φθινόπωρο και τον επόμενο χειμώνα. Μάλιστα, οι ειδικοί λένε ότι όσο καλύτερη εικόνα μπορέσουν να σχηματίσουν για την επιδημία μέσω της επιδημιολογικής μελέτης, τόσο μικρότερη επίπτωση στην κοινωνική ζωή και την οικονομία θα έχει το σχέδιο αντιμετώπισης του δεύτερου επιδημικού κύματος.
Νέα φάρμακα και εμβόλια
Στο πεδίο της έρευνας συνεχίζονται οι προσπάθειες ανά τον κόσμο για νέα φάρμακα και εμβόλια κατά του SARS-CoV-2.
Σε εξέλιξη βρίσκονται, στα συμμετέχοντα ερευνητικά κέντρα ανά τον κόσμο, περιλαμβανομένης της Ελλάδας, οι κλινικές μελέτες Φάσης 3 της ρεμντεσιβίρης ως πιθανής θεραπείας της νόσου COVID-19.
Συγκεκριμένα, σε χώρες με σημαντική επιδημιολογική επιβάρυνση, οι τοπικοί επιστημονικοί φορείς, σε συνεργασία με τον Παγκόσμιο Οργανισμό Υγείας και διεθνούς φήμης ερευνητικά ιδρύματα, όπως το γαλλικό INSERM, η φαρμακευτική εταιρεία Gilead Sciences παρέχει δωρέαν το αντι-ιικό ρεμντεσιβίρη στο πλαίσιο των κλινικών δοκιμών.
Η Ελλάδα, κατόπιν έγκρισης από τον Εθνικό Οργανισμό Φαρμάκων, εκπονεί τοπικό σκέλος της διεθνούς μελέτης Adaptive COVID-19 Treatment Trial. Πρόκειται για προσαρμοστική, τυχαιοποιημένη, διπλά-τυφλή, με ομάδα ελέγχου δοκιμή για να αξιολογήσει την ασφάλεια και την αποτελεσματικότητα καινοτόμων θεραπευτικών ουσιών σε νοσηλευόμενους ενήλικες με COVID-19.
Η μελέτη είναι πολυκεντρική και θα διεξαχθεί σε 75 κλινικές, παγκοσμίως. Η Ελλάδα, μαζί με την Αγγλία, είναι από τις πρώτες χώρες της Ευρώπης στις οποίες εγκρίνεται η διεξαγωγή της μελέτης. Ήδη η μελέτη διεξάγεται στις ΗΠΑ καθώς και σε άλλες χώρες εκτός Ευρώπης. Χρηματοδοτείται από τα Ινστιτούτα Υγείας των ΗΠΑ και χορηγός για την ΕΕ είναι το Πανεπιστήμιο της Μινεσότα. Σε αυτό το στάδιο της μελέτης θα αξιολογηθεί η ασφάλεια και αποτελεσματικότητα του πειραματικού αντι-ιικού φαρμάκου remdesivir στην αντιμετώπιση του COVID-19.
Στην Ελλάδα, η μελέτη συντονίζεται από την Ιατρική Σχολή ΕΚΠΑ, με επιστημονική υπεύθυνη την καθηγήτρια κ. Γιώτα Τουλούμη ενώ θα συμμετέχουν 4 κλινικές:
-Η Δ’ Παθολογική Κλινική Ιατρικής Σχολής ΕΚΠΑ του Πανεπιστημιακού Νοσοκομείου «Αττικό» με επιστημονική υπεύθυνη την Αν. Καθηγήτρια Αναστασία Αντωνιάδου
-Η Α’ Κλινική Εντατικής Θεραπείας Ιατρική Σχολής ΕΚΠΑ του Γενικού Νοσοκομείου «Ευαγγελισμός» με επιστημονικό υπεύθυνο τον καθηγητή κ. Σπύρο Ζακυνθινό.
-Η Α’ Πανεπιστημιακή Πνευμονολογική Κλινική Ιατρικής Σχολής ΕΚΠΑ του Γενικού Νοσοκομείου Νοσημάτων Θώρακος «Η Σωτηρία», με επιστημονικό Υπεύθυνο τον καθηγητή κ. Νικόλαο Κουλούρη.
-Η Α’ Παθολογική Κλινική του Πανεπιστημιακού Γενικού Νοσοκομείου Θεσσαλονίκης «ΑΧΕΠΑ», με επιστημονικό υπεύθυνο τον Αν. Καθηγητή κ. Συμεών Μεταλλίδη.
Η ρεμντεσιβίρη (remdesivir), είναι ένα ερευνητικό φάρμακο, το οποίο δεν έχει λάβει ακόμη έγκριση από καμία κανονιστική αρχή στον κόσμο και για καμία ένδειξη -η έρευνα της Gilead ξεκίνησε πριν από μια δεκαετία. Μέσα από πολλές δοκιμές, αποτυχίες και επαναλήψεις, η εταιρεία γρήγορα αντελήφθη τη θεραπευτική δυναμική του αντι-ιικού αυτού έναντι της COVID-19 και ανέλαβε όλες τις σχετικές πρωτοβουλίες για επιτάχυνση της ανάπτυξή του.
Ήδη από τον Ιανουάριο έχει αυξήσει κατά 30 φορές τη δυνατότητα παραγωγής της ρεμντεσιβίρης και μείωσε τον χρόνο της εξαιρετικά πολυσύνθετης και χρονοβόρου διαδικασίας παραγωγής της από 12 σε 6 μήνες. Επιπλέον, δημιουργεί μια κοινοπραξία φαρμακευτικών και χημικών εταιρειών, προκειμένου να επιταχύνει περαιτέρω την παραγωγή. Στόχος είναι να είναι έτοιμες προς διάθεση θεραπείες για 1 εκατομμύριο ασθενείς μέχρι το τέλος του 2020.
Ο κ. Τσιόδρας αναφερόμενος το περασμένο Σάββατο στη χορήγηση της ρεμντεσιβίρης σε Έλληνες ασθενείς εξήγησε ότι πρόκειται για «δωρεάν πρόγραμμα διευρυμένης πρόσβασης σε τέσσερα επιλεγμένα, από την Επιτροπή Εμπειρογνωμόνων, νοσοκομεία της χώρας», συμπληρώνοντας ότι μέσω της μελέτης Solidarity του Παγκόσμιου Οργανισμού Υγείας, η οποία θα αρχίσει σύντομα θα είναι συμπεριληφθούν και άλλα τρία νοσοκομεία της χώρας.
«Αυτό γίνεται για να επιταχύνουμε και να υπάρχει πρόσβαση σε αυτό το φάρμακο για τους ασθενείς και στην Ελλάδα. Θέλουμε οι ασθενείς μας να μπορούν να ωφεληθούν και από τις νέες αναδυόμενες θεραπείες για τον ιό, ιδιαίτερα όταν αυτές συνοδεύονται από κάποια ελπιδοφόρα μηνύματα αποτελεσματικότητας», υπογράμμισε ο καθηγητής Λοιμωξιολογίας.
Ελπιδοφόρο το πλάσμα αίματος
Στις 6 Απριλίου, ο Αμερικανός Οργανισμός Τροφίμων και Φαρμάκων (FDA) ενέκρινε τη διεξαγωγή κλινικής μελέτης του Πανεπιστημίου Johns Hopkins για τη χορήγηση ανοσοθεραπείας (πλάσμα αίματος με αντισώματα από άτομα που έχουν αναρρώσει από COVID-19) σε ασθενείς που έχουν προσβληθεί από τον νέο κορωνοϊό και σε επαγγελματίες υγείας. Η μελέτη αυτή ανοίγει τον δρόμο για διττή χρήση της αγωγής αντισωμάτων, για θεραπεία αλλά και ως προφύλαξη έναντι του κορωνοϊού.
Στις πρώτες μεταγγίσεις πλάσματος αίματος από 19 αναρρώνοντες ασθενείς ανακοίνωσαν την Πέμπτη 9 Απριλίου ότι έκαναν σε επτά ασθενείς που νοσηλεύονται σε διάφορα νοσοκομεία της Μόσχας, ειδικοί του Ινστιτούτου Πρώτων Βοηθειών «Σκλιφασόφσκι» στη Μόσχα.
Ενθαρρυντικά είναι και τα αποτελέσματα μελέτης της Ιατρικής Σχολής του Πανεπιστημίου Τζιάο Τονγκ της Σαγκάης και της κινεζικής εταιρείας China National Biotec Group Company Ltd, που δημοσιεύθηκαν στις 7 Απριλίου στο περιοδικό της Εθνικής Ακαδημίας Επιστημών των ΗΠΑ (PNAS). Η πιλοτική χορήγηση πλάσματος αίματος σε δέκα ασθενείς σε σοβαρή κατάσταση είχε ως αποτέλεσμα εντός μιας έως τριών ημερών να βελτιωθούν σημαντικά τα κλινικά συμπτώματα (πυρετός, βήχας, δύσπνοια και στηθάγχη) να βελτιωθεί η λειτουργία των πνευμόνων και του ήπατος, καθώς και να μειωθεί η φλεγμονή.
Στην Ελλάδα σύμφωνα με τον κ. Σωτήρη Τσιόδρα, ειδική εξωτερική Επιτροπή από αιματολόγους, υπό το συντονισμό του Πρύτανη του Πανεπιστημίου Αθηνών, κ. Μελέτιου-Αθανάσιου Δημόπουλου, ανακοίνωσε το σχετικό πρωτόκολλο, την περασμένη Παρασκευή.
Ωστόσο, όπως εξήγησε το εν λόγω πρωτόκολλο θα πρέπει να εφαρμοστεί με πολλή προσοχή και με επιστημονικούς κανόνες, γιατί τα αποτελέσματα δεν είναι σίγουρα, ούτε εξασφαλισμένα. «Υπάρχει θετική εμπειρία στο παρελθόν από χρήση παρόμοιων θεραπειών στον Η1Ν1, όταν είχε εμφανιστεί σαν πανδημία και σε ιούς ‘ξαδερφάκια’ του νέου ιού, όπως ο SARS και ο MERS», υπενθύμισε.
Για την εφαρμογή του πρωτοκόλλου χρειάζεται να δομηθεί μια λίστα εθελοντών οι οποίοι έχουν περάσει τη νόσο, δεν έχουν κανένα σύμπτωμα, για 14 μέρες είναι αρνητικοί για την παρουσία του ιού, από τους οποίους θα ληφθούν τα αντισώματα, τα οποία κατόπιν ειδικής επεξεργασίας θα χορηγηθούν σε ασθενή ο οποίος είναι σε κάποιο στάδιο της νόσου COVID-19. «Αλλά ο κόσμος δεν πρέπει να το δει σαν την ιδανική λύση ή τη σίγουρη θεραπεία», τόνισε ο κ. Τσιόδρας.
Ελληνικό ενδιαφέρον για τη φαβιπιραβίρη
Στο στάδιο της κλινικής μελέτης Φάσης 2 στις ΗΠΑ περνά το αντι-ιικό φαβιπιραβίρη, της ιαπωνική εταιρεία Fujifilm Holdings Corp. Η έρευνα, που αφορά σε περίπου 50 ασθενείς με COVID-19, θα γίνει σε συνεργασία με το Νοσοκομείο Brigham and Women’s, το Γενικό Νοσοκομείο της Μασαχουσέτης και την Ιατρική Σχολή του Πανεπιστημίου της Μασαχουσέτης.
Η φαβιπιραβίρη, έχει αναπτυχθεί κατά ανθεκτικών στελεχών της εποχικής γρίπης και στις μέχρι τώρα κλινικές μελέτες στην Κίνα έχει φανεί ότι περιορίζει τον πολλαπλασιασμό του ιού στον οργανισμό και δίνει χρόνο στο ανοσοποιητικό σύστημα να αντιμετωπίσει τη λοίμωξη και να περιορίσει τη φλεγμονή.
Στην Ελλάδα, η Επιτροπή των Εμπειρογνωμόνων έχει εξετάσει προ 4 εβδομάδων και αξιολογήσει επιστημονικά δεδομένα για την φαβιπιραβίρη. Μάλιστα, είχε ζητηθεί από τον πρόεδρο του Εθνικού Οργανισμού Φαρμάκων (ΕΟΦ), κ. Δημήτρη Φιλίππου να διερευνήσει την πιθανότητα εισαγωγής ποσότητας του αντι-ιϊκού ώστε να γίνει παρηγορητική χρήση του.
Σύμφωνα με τον κ. Τσιόδρα, έχει γίνει σχετική επικοινωνία του ΕΟΦ με την Fujifilm Holdings Corp, χωρίς προς το παρόν να έχει υπάρχει κάποια απάντηση. Πάντως, υπάρχουν τα λιγότερα εργαστηριακά δεδομένα για την αποτελεσματικότητά του και μόνο μια μικρή μελέτη η οποία έδειξε κλινική αποτελεσματικότητα.
Ενώ τω μεταξύ σε Ιταλία, Ισπανία, Γερμανία, Γαλλία, Καναδά και Ρωσία ξεκίνησε κλινική μελέτη Φάσης 2/3 για τη χορήγηση του αναστολέα της ιντερλευκίνης-6 (IL-6), σαριλουμάμπη, σε περίπου 300 ασθενείς. Η θεραπεία έχει στόχο την αντιμετώπιση της φλεγμονώδους αντίδρασης του ανοσοποιητικού συστήματος, η οποία προκαλεί το σύνδρομο οξείας αναπνευστικής δυσχέρειας που παρατηρείται σε ασθενείς με σοβαρή COVID-19.
Νέο ευρέος φάσματος αντι-ιικό φάρμακο σε μορφή δισκίου, με την προσωρινή ονομασία EIDD-2801, ανακοίνωσαν ότι ανακάλυψαν ερευνητές στο Ινστιτούτο «Έμορι» των ΗΠΑ. Τα πειράματα σε καλλιέργειες ανθρωπίνων κυττάρων των πνευμόνων και ποντίκια, έδειξαν ότι μπορεί να μειώσει τη σοβαρή βλάβη που προκαλεί στους πνεύμονες ο SARS-CoV-2. Ήδη σχεδιάζουν άμεσα κλινικές δοκιμές σε ανθρώπους, παραλείποντας το ενδιάμεσο στάδιο της δοκιμής σε μεγάλα θηλαστικά (πιθήκους ή μαϊμούδες).
Από το χώρο των εμβολίων, το Φθινόπωρο υποστηρίζουν ερευνητές του Πανεπιστημίου της Οξφόρδης ότι θα είναι έτοιμο το εμβόλιο ChAdOx1. Πάνω από 500 εθελοντές θα συμμετέχουν στις κλινικές δοκιμές που ξεκινούν εντός του Απριλίου και διαρκέσουν μέχρι τον Σεπτέμβριο. Αν και για ευρεία χρήση δεν αναμένεται να διατεθεί πριν από 2021. Ενώ στις ΗΠΑ η εταιρεία Novavax ανακοίνωσε πως το υποβοηθητικό ανοσοενισχυτικό της σκεύασμα Matrix-M μπορεί να χρησιμοποιηθεί σε συνδυασμό με το πειραματικό εμβόλιό της, NVX-CoV2373, για να ενισχύσει την ανταπόκριση του ανοσοποιητικού συστήματος. Τα πρώτα αποτελέσματα για την ανοσογονικότητα και την ασφάλεια από τις δοκιμές του εμβολίου αναμένονται τον Ιούλιο.
Πηγή: Protothema.gr